زگیل تناسلی ضایعات گوشتی، کوچک و برجسته و یا تغییرات ظاهری پوست در اطراف ناحیه تناسلی یا مقعد هستند. این بیماری با تبخال تناسلی که ویروس هرپس عامل آن است کاملاً متفاوت است. زگیل تناسلی در کشور ما شیوع بالایی پیدا کرده است؛ از این رو لازم است که آگاهی عمومی در مورد روش های پیشگیری و درمان این بیماری بالا رود. زگیل تناسلی به وسیله انواعی از ویروس پاپیلوماویروس انسانی (Human Papilomavirus, HPV) ایجاد می شود. زگیل تناسلی اگرچه بدون درد است و مشکل جدی برای سلامتی شخص ایجاد نمی کند، اما ظاهر آن ممکن است باعث تشویش و نگرانی شخص شود.
انواع ویروس HPV و بیماری های ناشی از آن
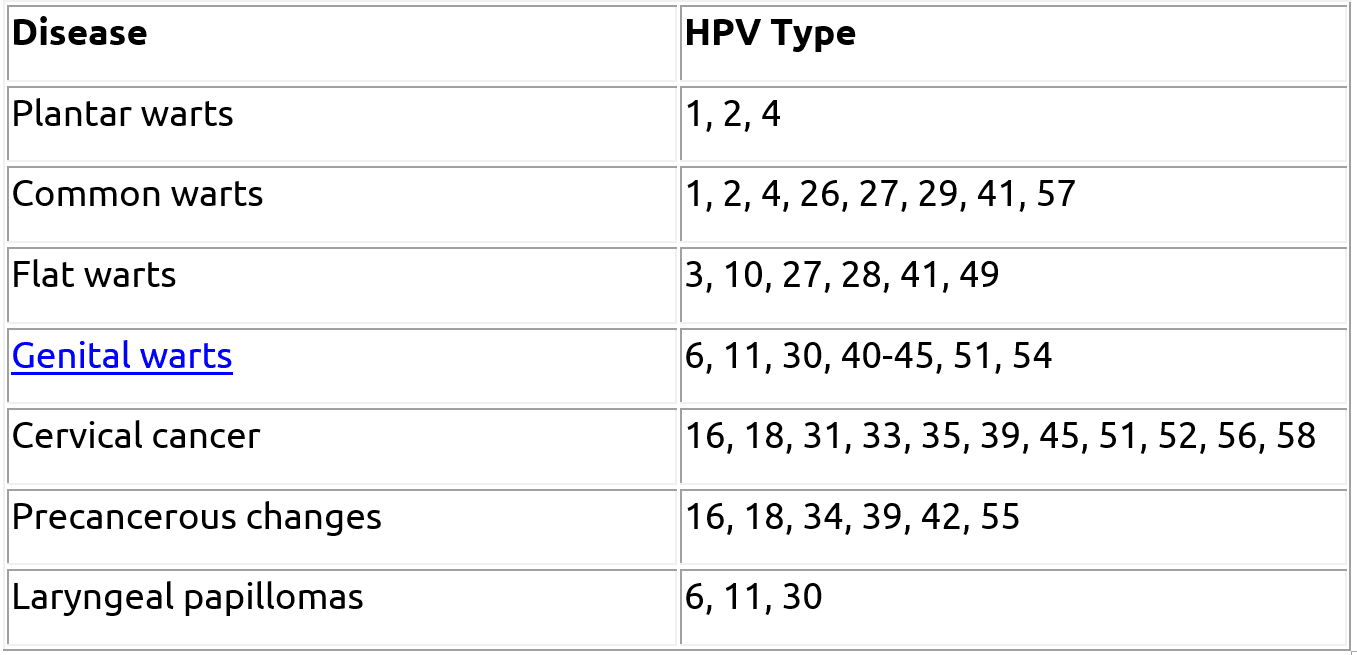
بیشتر افرادی که با ویروس HPV آلوده می شوند علامت خاصی را نشان نمی دهند. اما گاهی اوقات HPV می تواند باعث علائم و مشکلاتی در شخص شود. این مشکلات همراه با نوع ویروس HPV عامل آن در جدول زیر مشاهده می شوند.
نحوه انتقال پاپیلوماویروس
زگیل تناسلی از طریق رابطه جنسی (حتی بدون داشتن رابطه جنسی کامل) منتشر می شود. انتقال ویروس HPV از طریق تماس پوستی انجام می شود. استفاده از کاندوم اگرچه مفید است اما نمی تواند به طور کامل از انتقال آن جلوگیری کند؛ زیرا ویروس ممکن است روی سطح پوست ناحیه تناسلی شخص آلوده، که با کاندوم پوشیده نمی شود، وجود داشته باشد.
تشخیص عفونت HPV
- آلودگی با HPV با معاینات معمولی تشخیص داده می شود. در مورد خانم ها متخصص زنان باتجربه با انجام معاینه لگنی بیماری را تشخیص می دهد.
- بعضی از زگیل های ناحیه تناسلی ممکن است با چشم غیر مسلح مشاهده نشوند. با استفاده از روش کولپوسکوپی می توان این نوع آلودگی ها را تشخیص داد. دستگاه کولپوسکوپ با استفاده از میکروسکوپ و منبع نور به پزشک این امکان را می دهد که ناحیه تناسلی را به طور کامل معاینه کند و در صورت نیاز از دهانه رحم نمونه برداری کند و برای آزمایش و بررسی بیشتر، به آزمایشگاه ارسال نماید. کولپوسکوپی روشی تخصصی و نیازمند تجهیزات پیشرفته است. این روش توسط دکتر حقگو به بیماران ارائه می شود. اطلاعات بیشتر در مورد کولپوسکوپی را در بخش خدمات مشاهده نمایید.
- ویروس HPV می تواند باعث ایجاد نتایج غیرطبیعی در تست پاپ اسمیر شود. در این حالت لازم است تست پاپ اسمیر در فاصله های زمانی کوتاه تری انجام شود.
- تست DNA ویروس HPV نیز می تواند انواع سرطانزای ویروس HPV را شناسایی کند.
درمان زگیل تناسلی
روش درمان به تعداد زگیل ها و محل آن ها بستگی دارد. برای درمان زگیل تناسلی از داروهایی که برای سایر انواع زگیل موجود است استفاده نکنید. روند درمان شامل تکنیک هایی برای برداشت زگیل از سطح پوست و تجویز دارو است. برای برداشتن زگیل از روش های زیر استفاده می شود:
فریز کردن (کرایوسرجری)
سوزاندن (الکتروکوترزیشن)
لیزدرمانی
جراحی
بعد از درمان معاینه و تست پاپ اسمیر باید به طور منظم انجام شود.
آیا زگیل تناسلی قابل پیشگیری است؟
ویروس HPV ممکن است توسط افرادی که آلوده هستند اما علامتی ندارند، انتقال داده شود؛ بنابراین اولین و مهم ترین گام برای حفاظت در برابر زگیل تناسلی کنترل رابطه جنسی و محدود کردن آن به شریک جنسی سالم است. روش های زیر به پیشگیری از ابتلا به زگیل تناسلی کمک می کند:
استفاده از کاندوم
داشتن رابطه جنسی تنها با یک شخص
عدم ارتباط با اشخاصی که روابط جنسی خطرناکی دارند.
واکسن پیشگیری از زگیل تناسلی
خوشبختانه واکسن HPV تحت عنوان واکسن گارداسیل موجود است. این واکسن باعث ایمنی در برابر نوع 6 و 11 (عوامل اصلی زگیل تناسلی) ویروس HPV و نیز نوع 16 و 18 آن (عوامل اصلی سرطان دهانه رحم) می شوند. بهتر است واکسیناسیون در نوجوانان دختر یا پسر بین سنین 9 تا 26 سال و قبل از برقراری اولین رابطه جنسی انجام شود.
منابع
http://hpv.emedtv.com/
http://www.nhs.uk/
http://www.nlm.nih.gov/Genital warts are small fleshy growths, bumps or skin changes that appear on or around the genital or anal area.
Genital warts are very common type of sexually transmitted infection (STI) in our country.
Genital warts are the result of a viral skin infection caused by the human papillomavirus (HPV). They are usually painless and do not pose a serious threat to health. But they can be unpleasant to look at and cause psychological distress.
HPV Types and Associated Conditions
Most people infected with HPV never develop any symptoms. However, there are a number of conditions that can result from an HPV infection. The following table lists some of these conditions along with their associated type of HPV.
How do they spread?
Genital warts can be spread during vaginal or anal sex, and by sharing sex toys. But you don’t need to have penetrative sex to pass the infection on because HPV is spread by skin-to-skin contact.
It can take months, or even years, for warts to develop after infection with HPV. Condoms do not provide complete protection because it is possible for the skin around your genital area not covered by the condom to become infected.
Exams and Tests
The health care provider will perform a physical exam.
An office procedure called colposcopy is used to spot warts that cannot be seen with the naked eye. It uses a light and a low-power microscope to your health care provider find and then take samples (biopsy) abnormal areas in your cervix. You can see more informations about colposcopy at services
The virus that causes genital warts can cause abnormal results on a Pap smear. If you have these types of changes, you will probably need more frequent Pap smears for a while.
An HPV DNA test can tell if you have a high-risk type of HPV known to cause cervical cancer. This test may be done:
Treatment
The treatment for genital warts depends on how many warts you have and where they are. Genital warts must be treated by a doctor. Do not use over-the-counter medicines meant for other kinds of warts.
Treatment may include:
• A skin treatment done in the doctor’s office
• Prescription medicine that you apply at home several times a week
The warts may be removed with minor procedures, including:
• Freezing (cryosurgery)
• Burning (electrocauterization)
• Laser therapy
• Surgery
You will need to return to your health care provider after treatment to make sure all the warts are gone. Regular Pap smears are recommended if you are a woman who has had genital warts, or if you partner had them. If you had warts on your cervix, you may need to have Pap smears every 3 to 6 months after the first treatment.
Prevention
HPV can be passed from person to person even when there are no visible warts or other symptoms. Practicing safer sex can help reduce your risk of getting HPV and cervical cancer:
• Always use male and female condoms.
• Have only one sexual partner, who you know is infection-free.
• Avoid partners who take part in high-risk sexual activities.
HPV vaccinations
Since September 2012, the vaccine Gardasil has been used and can help protect against HPV types 6 and 11, which cause around 90% of genital warts. It also protects against types 16 and 18, which are linked to more than 70% of cases of cervical cancer in the UK.
References
http://hpv.emedtv.com/
http://www.nhs.uk/
http://www.nlm.nih.gov/